Болят зубы после облучения

Е. Ф. Дмитриева
аспирант кафедры ортопедической стоматологии и ортодонтии Федерального государственного бюджетного образовательного учреждения высшего образования «ЮУГМУ» Министерства здравоохранения Российской Федерации
Н. С. Нуриева
д. м. н., профессор кафедры ортопедической стоматологии и ортодонтии ГБОУ ВПО «ЮУГМУ» Минздрава России (Челябинск)
Введение
Онкологическая заболеваемость у людей постепенно увеличивается в течение последнего столетия. Число заболеваний злокачественными опухолями головы и шеи также неуклонно увеличивается, достигая в большинстве регионов России 20—25 % от всех злокачественных опухолей. В частности, опухоли органов орофарингеальной области составляют 5,1 % от всех опухолей [3].
Современная стратегия лечения больных плоскоклеточным раком органов головы и шеи включает применение хирургического метода, лучевой терапии, химиотерапии и таргентной терапии, а также различные варианты комбинированного лечения. Среди различных методов лечения в клинической онкологии лучевая терапия занимает одно из ведущих мест. По данным ВОЗ, 70—75 % онкологических больных нуждаются в проведении лучевой терапии.
Несмотря на последние достижения онкологии, в настоящее время после комбинированного и лучевого лечения злокачественных новообразований челюстно-лицевой области невозможно избежать осложнений, связанных с ионизирующим излучением. В частности, побочным результатом лучевой терапии является интенсивное разрушение зубов. Поражение твердых тканей зубов связывают как с непосредственным действием на них лучистой энергии, так и с последующим иммунодепрессивным состоянием, нарушением минерального и белкового обменов, количества и состава слюны, функционального состояния важнейших физиологических систем организма [4].
Цель исследования
Изучить особенности клинической картины лучевого кариеса зубов в зависимости от времени, прошедшего после завершения лучевого лечения опухолей орофарингеальной зоны, что позволяет провести диагностику заболевания на ранних стадиях.
Материал и методы исследования
Данная работа основана на опыте клинического наблюдения 60 пациентов со злокачественными новообразованиями орофарингеальной зоны II—IV стадии в возрасте от 22 до 75 лет. В подавляющем большинстве случаев гистологическое заключение — плоскоклеточный рак (в 97 % случаев), в 3 % случаев идентифицирована карцинома. Осмотренные пациенты получали СПЛИТ-курс ДЛТ: за 2 этапа на опухоль подводится СОД = 66—70 изоГр, на л/узлы шеи СОД = 44—50 изоГр, на метастазы в л/узлы шеи СОД = 60—70 изоГр, на очаги лимфаденопатии более 2,0 см СОД = 60 изоГр. Все пациенты завершили курс лучевой терапии. Наблюдение проводили через 1, 6, 12 и 24 месяца после завершения лучевой терапии. Ни один из пациентов не получал поддерживающей стоматологической терапии на этапах лечения и после выписки. Лучевой кариес при осмотре диагностирован в 100 % случаев через два года после завершения специализированного лечения (рис. 1, 2).
Изменения в облученных зубах мы подразделили следующим образом.
Лучевой кариес 1-й степени: потеря блеска, прозрачности эмали, появление меловидных пятен как проявление деминерализации поверхностного слоя эмали. При этом никаких признаков разрушения и образования дефекта эмали нет. При зондировании полости не определяются. В области шейки зубов по эмалево-цементному соединению обнаруживается застревание зонда. Пациенты, как правило, не жалуются на спонтанную боль или боль от температурных раздражителей. Температурная проба (на холодное) положительная.
Лучевой кариес 2-й степени: в основном прогрессирование кариозного процесса наблюдается в пришеечной области. Характерны разрушение участков эмали, полости с подрытыми краями. Распад не затрагивает дентин. Изменения в цвете могут быть от коричневого до черного. Могут отмечаться повышенная стираемость эмали на режущем крае и хрупкость, отколы эмали. Пациенты, как правило, не жалуются на спонтанную боль или боль от температурных раздражителей. Температурная проба (на холодное) либо слабоположительная, либо отрицательная.
Лучевой кариес 3-й степени: полное разрушение эмали, распад эмалево-дентинной границы. Дентин размягчен при зондировании. Положительная перкуссия. Без самопроизвольного вскрытия пульпы. Пациенты, как правило, не жалуются на спонтанную боль или боль от температурных раздражителей. Тепловая проба отрицательная. Отсутствие боли основано на потере жизнеспособности и чувствительности пульпы.
Лучевой кариес 4-й степени: полное разрушение коронки зуба, пульповая камера вскрыта, дентин размягченный, темного цвета. Боль либо отсутствовала, либо имели место периодонтитные боли.
В таблице представлены сроки возникновения лучевого кариеса.
Результаты и обсуждение
Лучевой кариес зуба (c. dentis radialis) — генерализованный кариес зуба, развивающийся как осложнение рентгено- или радиотерапии челюстно-лицевой области; протекает с пигментацией и размягчением поверхностных слоев и образованием глубоких пришеечных полостей.
Патогенез лучевого поражения зубов до сих пор окончательно не выяснен. Так, обсуждаются данные о сосудистых, морфологических и дегенеративных нарушениях в пульпе, предшествующих поражению твердых тканей зубов [1]. В полости рта на фоне проведения лучевой терапии челюстно-лицевой области создается кариесогенная ситуация за счет развития радиоиндуцированной ксеростомии, нарушения микрофлоры полости рта, затруднения гигиены полости рта, снижения самоочищения ротовой полости и общего снижения иммунитета. Несмотря на большое количество исследований по этиологии радиоиндуцированного кариеса, до сих пор имеются противоречия в мнениях о первопричинности его возникновения: прямое воздействие радиации или длительное опосредованное воздействие неблагоприятных факторов, возникающих в полости рта после облучения, основным из которых является радиоиндуцированная ксеростомия.
До настоящего времени не сложилось единого мнения о характере лучевого повреждения зубов. Одни авторы рассматривают такие поражения как некариозные, другие — как остро протекающий кариозный процесс.
Клинические проявления последствий радиационного воздействия могут быть весьма различны и зависят от полученной дозы облучения и вида ионизирующей радиации [2]. Обычно спустя 3—6 мес. после лучевого воздействия эмаль зубов утрачивает характерный блеск, становится тусклой, серовато-блеклого цвета. Отмечаются ломкость, стертость жевательной и вестибулярной поверхности зубов. На этом фоне появляются участки некроза, вначале локальные, а затем по типу циркулярного поражения зубов. Указанные поражения обычно темного цвета, заполненные рыхлой некротической массой, безболезненные.
Отсутствие болевого симптома — характерная особенность радиационного поражения, свидетельствующая о подавлении функции одонтобластов. Постепенно участки некроза расширяются и захватывают значительную часть зуба. Удаление некротических масс из очага поражения, как правило, безболезненно, поэтому требует особой осторожности. Если не применять радикальных вмешательств, через 1—2 года окажутся пораженными более 96 % зубов [7].
Таблица № 1. Сроки возникновения лучевого кариеса у пациентов, получавших лучевое лечение опухолей орофарингеальной зоны, %
Клинические проявления | 0 — 1 мес. | 1 — 6 мес. | 6 — 12 мес. | 12 — 24 мес. |
Лучевой кариес 1-й степени | — | 58 % | 8 % | — |
Лучевой кариес 2-й степени | — | 8 % | 58 % | 16 % |
Лучевой кариес 3-й степени | — | — | 33 % | 17 % |
Лучевой кариес 4-й степени | — | — | — | 67 % |
Проблеме профилактики и стоматологического лечения этого патологического состояния посвящены единичные исследовательские работы. Профилактика лучевого кариеса включает в себя стоматологическое обследование пациентов до онкологического лечения с обязательной санацией полости рта [5], проведением профессиональной гигиены, удалением полностью разрушенных зубов и корней зубов, а также зубов с III степенью подвижности, пломбированием всех кариозных полостей. После этого пациентам также подбираются индивидуальные средства гигиены и изготавливаются защитные индивидуальные ортопедические устройства [6].
Профилактика лучевого кариеса непосредственно после онкологического лечения должна быть направлена на лечение ксеростомии, тщательную гигиену полости рта, снижение употребления углеводистой пищи, реминерализующую терапию.
Своевременное лечение кариеса зубов даже на самых ранних стадиях развития патологического процесса является важной задачей у этого контингента больных [5].
Заключение
Таким образом, проведенное нами исследование позволяет сделать следующие выводы. Лучевой кариес, возникающий после лучевого лечения пациентов с раком орофарингеальной зоны, определяется в 100 % случаев при дозе облучения до 70 Гр, вызывая поражения твердых тканей зубов от 6 до 24 мес. Описанная клиническая картина лучевого кариеса зубов в зависимости от времени, прошедшего после завершения лучевого лечения, позволяет провести диагностику и лечение лучевого кариеса на ранних стадиях, что улучшает качество жизни пациентов.
Источник
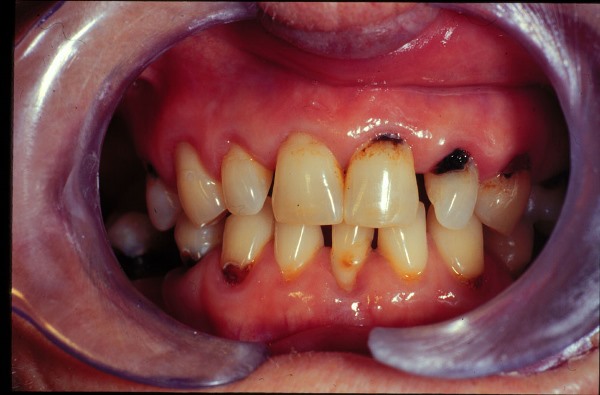
Лучевой кариес – распространенное осложнение у пациентов, получающих терапию по поводу новообразований.
До настоящего времени единое мнение медиков о механизме и характере изменений в структурах зуба после противоопухолевой терапии отсутствует.
Но есть предположение, что лучевой кариес активно развивается на фоне некариозных поражений. Об этом и других данных, расскажет статья.
Общее представление
Всех пациентов со злокачественными образованиями в анамнезе в плановом порядке наблюдают стоматологические клиники, включая ортодонтические и педиатрические практики.
Задача стоматолога тесно сотрудничать с лечащим врачом, т. к. стоматологические проблемы могут обернуться осложнениями при проведении противоопухолевой терапии органов головы и шеи у пациентов с онкогематологическими заболеваниями.
Причинно-следственную взаимосвязь между поражениями твердых тканей зубов и лучевым воздействием установить не всегда возможно. Однако раннее выявление патологий полости рта, индивидуальная гигиена и профилактика помогают снизить степень поражения элементов челюстных рядов при противоопухолевом лечении.

По статистическим данным, в облучении нуждаются 75% онкологических больных. При этом медики отмечают высокую частоту постлучевых осложнений, в разы снижающих возможность использования этого метода лечения.
При лучевой терапии ионизирующее излучение локально воздействует на зубы. Ткани костных органов полости рта поражаются, что связано не только с непосредственным негативным воздействием облучения, но с иммунодефицитом, сбоями в минерально-белковом обмене, изменением состава и количества слюны.
Противоопухолевая терапия снижает кариесрезистентность, изменяет гомеостаз ротовой жидкости, повышает опасность возникновения стоматологических аномалий, увеличивает риск образования кариозных полостей. Патофизиологические изменения в структуре зубов схожи с кариесом, что стало основанием использовать термин «лучевой кариес».
Патологический процесс, развивающийся в тканях единицы как осложнение радиотерапии, характеризуется наличием пигментации, размягчением эмали и образованием обширных пришеечных полостей.
Кариесогенная ситуация при лучевой терапии чаще возникает на фоне нарушения микрофлоры ротовой полости. Степень разрушения зависит от общей дозы облучения, его интенсивности и времени воздействия.
Причины развития и признаки
Характер и механизм патологических изменений в тканях зубов в результате радиационного воздействия до сих пор точно неясен.
Часть медиков и исследователей склоняются к мнению, что лучевые осложнения – это некариозные поражения. Но есть и те специалисты, которые уверенны, что после облучения кариес развивается наряду с некариозными поражениями.
Существует несколько предположений, объясняющих механизм зарождения и развития лучевого разрушительного процесса:
- сосудистые, морфологические, дегенеративные изменения в пульпе;
- пагубное воздействие на костные органы ксеростомии;
- иммунодепрессивное действие ионизирующего излучения;
- накопление в твердых тканях недоокисленных продуктов метаболизма вследствие нарушения аэробной фазы тканевого дыхания;
- нарушение трофики и физиологических процессов реминерализации внешней оболочки и дентина;
- сбой в нормальном функционировании слюнных желез;
- дисбаланс реминерализующего механизма в среде защитной оболочки зубов − слюна.
Доказано, что лучевое излучение негативно сказывается на тканях, органах и структурах полости рта. Рассмотрим самые достоверные факты:
- Эмаль. Стремительную деминерализацию эмали вызывает повышение pH после облучения. Единицы становятся чувствительными к нагрузкам, холодной, горячей, сладкой и кислой пище.
- Дентин. Лучевой кариес может развиваться на фоне повреждения белковой матрицы дентина. При ЛТ химическая связь между его биологическими и минеральными составляющими нарушается. Сниженный обменный процесс в костях блокирует способность к естественному восстановлению.
- Эмалево-дентинная граница. Эмалево-дентинная связь при облучении разрушается. Дезинтеграция возникает из-за разной интенсивности действия облучения на защитную оболочку и дентин.
- Пульпа. Лучевая терапия часто провоцирует развитие гиалиноза – нарушения, приводящего к поражению стенок сосудов. Это вызывает гипоксию тканей пульпы. Дентинообразующие клетки разрушаются, что оборачивается дисфункцией пульпы.
Постлучевое поражение имеет характерные проявления. Практически у всех больных диагностируются очаговые эрозии на слизистой оболочке язычной мышцы, щек, губ. Искажаются вкусовые ощущения, отмечается сухость ротовой полости.

Также к признакам негативных изменений в тканях зуба после лучевого воздействия относятся:
- меловидные пятна;
- размягчение, некроз внешней оболочки и дентина;
- пигментация;
- тусклость и ломкость эмали;
- повышенная стираемость жевательной и вестибулярной поверхности;
- наличие участков некроза.
Характерные особенности образованных полостей:
- неровные изъеденные края;
- прозрачность и хрупкость краевых линий в пределах эмали;
- наличие размягченной серой массы в полости;
- быстрое выпадение ранее поставленной пломбы.
Симптомы лучевой болезни полости рта при различных стадиях:
- Первая. В течение первых нескольких суток после облучения, язык пациента шершавый. Отмечается сухость ротовой полости. На слизистых появляются точечные кровоизлияния с матовым оттенком.
- Вторая. Стадия благополучия. Разрушительные процессы и болезненные ощущения отсутствуют.
- Третья. Запускается этап разгара заболевания. Дно ротовой полости покрывается обширными кровоизлияниями. Слизистые оболочки сильно отекают.
Начинается язвенный некроз тканей. Язвы, имеющие неровные контуры серого цвета, быстро распространяются на костные ткани и мышечные структуры. Все это может сопровождаться расшатыванием и выпадением зубов.
В процессе лучевой терапии функции одонтобластов подавляются, поэтому при кариозном поражении пациент не испытывает болезненных ощущений.
Это и является главной характерной особенностью лучевого кариеса. При данном патологическом процессе на неизмененных участках дентина присутствует хрящеподобная структура.
При лучевом кариесе у пациента может безболезненно отколоться коронковая часть.
По наблюдениям медиков, после облучения интенсивно разрушаются интактные зубы и сокращается число полноценных пломб.
Без своевременных радикальных лечебных мероприятий через год у пациента поражаются практически все зубы.
Дробное ионизирующее облучение людей обычно связано с профессиональными особенностями работы и провоцирует хроническое поражение. В этом случае на поверхности единиц появляются плоские дефекты, покрытые серой массой. Эмаль и дентин достаточно твердый. Такие поражения не вызывают болезненных и дискомфортных ощущений.
Диагностика
Интенсивность развития лучевого кариеса зависит от зоны и дозы облучения. При ионизирующем воздействии на голову, шею и плечи, врач может визуально наблюдать обширные некротические поражения зубов в ротовой полости пациента.
В других случаях кариес протекает остро и имеет определенные клинические особенности.
Правильно и быстро диагностировать лучевой кариес достаточно проблематично. Дело в том, что у многих пациентов после лучевого воздействия отсутствуют стоматологические проблемы.
Распознать ранний патологический процесс также сложно в связи с трудностями определения причинно-следственных связей, имеющих место при лечении онкологических болезней радиотерапией.
Большую значимость для медиков при определении обширности и характера осложнений после ЛТ имеет дифференциальная диагностика. Она дает возможность классифицировать кариес, определить вид, форму болезни и обособить интоксикацию фтором или врожденное недоразвитие эмали от последствий лучевой терапии.

Особенности патологий, вызванных облучением:
- Поражения наблюдаются на многих единицах и значительной площади (обычный кариес характеризуется единичными проявлениями).
- Лучевые кариозные поражения развиваются стремительно (обычный кариес сначала затрагивает эмаль и только спустя много месяцев проникает в более глубокие ткани).
Основной момент, помогающий диагностировать лучевое поражение зубов – это обследование ротовой полости пациента с целью выявления кариеса до проведения облучения.
Тактика профилактики и лечения
В лечении лучевого кариеса специалисты применяют комплексный подход. Устранение признаков заболевания проводится поэтапно.
Данный вид кариозного процесса невозможно остановить, запломбировав полость. Со временем вблизи пломбы возникают новые очаги поражения твердых тканей.
Самым действенным способом устранения разрушительного процесса считается лечение по следующему протоколу:
- Применение фторсодержащих препаратов. Цель реминерализующей фторотерапии – нормализовать баланс микроэлементов. Запустить процесс восстановления поврежденных участков.
Процедура повышает сопротивляемость тканей к вредным воздействиям. Методика основывается на нанесения на элементы челюстного ряда препаратов, содержащих кальций, фтор, цинк и фосфор.
- Полоскания с Хлоргексидином. Препарат эффективен в борьбе с большинством микроорганизмов, включая кариесогенные бактерии. Сохраняет антисептические свойства даже при контакте с кровью и гнойным экссудатом.
Раствор не вызывает раздражения слизистой оболочки ротовой полости, т. к. может использоваться в невысокой концентрации.
- Восстановление дефектов.
Реставрация пораженных единиц проводится в несколько этапов:
- Осторожная ликвидация некротических тканей из полости вручную двусторонним инструментом с рабочими частями в виде мелких ложечек с острыми краями. Это позволяет не затрагивать здоровые ткани.
- Аккуратное введение кальцифицирующей массы, в состав которой входят равные части кальция глицерофосфата, глицерина и оксида цинка. Слой массы должен тонко покрывать дно и стенки полости.
- Закрытие обработанной полости временной пломбой.
- Удаление мертвых тканей, утративших жизнеспособность вследствие некроза с помощью бора (этап проводят спустя 1, 5 месяца после установки временного пломбировочного материала).
- Обработка зачищенных тканей кальцифицирующей пастой.
- Пломбировка стеклоиономерным цементом.
При реставрации фронтальной группы зубов часть стеклоиономера удаляется через 3-4 месяца. Далее косметическое восстановление требует накладывания композитного пломбировочного материала.

Можно ли избежать возникновения
Самым действенным способом профилактики лучевого кариеса считается обеспечение защиты зубной ткани от прямого действия радиации. Например, для пациентов, проходящих лечение по поводу онкологического заболевания, изготавливают специальную каппу из свинца. Перед каждым сеансом облучения пациент должен ее надеть.
Снизить последствия ионизирующего облучения, развивающиеся в ротовой полости, помогают эндодонтические методики, а также ряд мероприятий, проводимых до лечения, в процессе и после него.
За 5 дней до лучевой терапии
Комплекс лечебно-профилактических мероприятий по оздоровлению полости рта:
- Профессиональная чистка от налета и камня.
- Лечение кариозных поражений, пульпита.
- Перепломбировка (проводится в случае наличия старых пломб).
- Лечение заболеваний десен и слизистой оболочки.
- Экстракция нежизнеспособных единиц из альвеолы.
В день первого сеанса облучения
Чтобы предотвратить вторичное облучение, перед противоопухолевой терапией, больному необходимо снять металлические протезные конструкции и пломбы из амальгамы.
Этой же цели можно достичь при помощи толстых резиновых кап (толщина не менее 3 мм), которые надевают на челюстные ряды во время процедуры облучения.
Рекомендуется часто орошать полость рта составами на базе хлорида натрия или эпинефрина. Также эффективны обработки преднизолоном.
В течение курса облучения
- Запрещено носить съемные протезные конструкции и ортодонтические аппараты.
- В пищу рекомендуется употреблять измельченные продукты с высоким содержанием белка, богатые витаминами и полезными микроэлементами.
- Гигиеническое очищение ротовой полости стоит проводить с осторожностью, избегая резких движений щеткой.
После противоопухолевой лучевой терапии

Снизить риск развития осложнений после облучения помогает местная и общая реминерализация тканей зубов.
Терапевтические мероприятия дополняются назначением средств, ведущих борьбу с окислением в клетках и радиозащитных препаратов. Наибольшую эффективность показали следующие медикаментозные продукты:
- Кальция Глицерофосфат;
- биологически активная добавка на основе экстракта морской водоросли ламинарии;
- Фитолон, обладающий выраженным иммуномодулирующим, антиоксидантным и антисептическим действием;
- витаминные комплексы.
При первых проявлениях послелучевых осложнений
При развитии негативных реакций после облучения медики рекомендуют проводить следующие профилактические мероприятия:
- Ротовые ванночки раствором чистой воды и марганцовки.
- Обработка единиц и мягких тканей полости рта антисептическими средствами низкой концентрации. Для этих целей подойдут слабые растворы фурацилина, перекиси водорода, борной кислоты.
В период сильно выраженных послелучевых проявлений
- полоскание ротовой полости низкоконцентрированными растворами антисептических средств;
- обработка слизистых оболочек цитралем в форме спиртового раствора 1%;
- снижение болевых ощущений с помощью Новокаина Дикаина или Анестезина на базе масла.
В этот период нельзя удалять зубы, выполнять глубокое очищение пародонтальных карманов и проводить другие инвазивные процедуры.
Нормализация состояния слизистых оболочек полости рта наступает через 7-8 недель после облучения.
В видео представлены некоторые факторы о современной лучевой терапии.
Отзывы
Лучевые кариозные поражения – это следствие лечения пациентов с онкологическими заболеваниями в области головы и шеи. При такой клинике разрушительные процессы в структурах зубов не первостепенная проблема.
Несмотря на это, лучевой кариес сопровождается неприятными ощущениями, снижением функциональности челюстного аппарата и эстетическими недостатками.
Если вам или вашим родственникам приходилось столкнуться с таким заболеванием, расскажите нашим читателям об эффективных способах устранения проблемы в комментариях к этой статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
похожие статьи
Источник
