Кетонал при болей в ушах
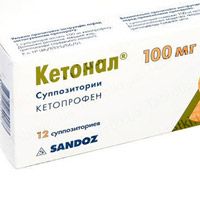 Кетонал – анальгезирующее лекарственное средство, которое помогает устранить боль абсолютно разного характера происхождения и интенсивности (умеренная либо сильная).
Кетонал – анальгезирующее лекарственное средство, которое помогает устранить боль абсолютно разного характера происхождения и интенсивности (умеренная либо сильная).
Данный препарат обладает хорошим противовоспалительным и жаропонижающим действиями, что позволяет значительно уменьшить зону воспалительного процесса в организме.
Основным действующим веществом является Кетопрофен, который обладает отличными болеутоляющими свойствами.
После внутреннего приема основное болеутоляющее действие начинает проявляться уже через 35-40 мин.
Основные показания к применению Кетонала:
- сильная либо умеренная головная боль;
- зубная боль;
- различные травмы (ушиб, растяжение);
- отит (воспаление уха);
- ревматоидный полиартрит;
- периодические боли у женщин во время месячных;
- отложение солей в суставах;
- кишечная колика;
- мигрень;
- длительная боль в мышцах и суставах;
- бурсит;
- анальгезия (обезболивание) при различных онкологических заболеваниях;
- невралгия;
- воспалительные заболевания суставов и спины (радикулит, остеохондроз);
- печеночная либо почечная колики;
- подагра;
- послеоперационный и послеродовый период.
Внимание: перед приемом данного препарата рекомендуется проконсультироваться с врачом-терапевтом!
Как пить Кетонал в таблетках?
Для взрослых рекомендуется принимать по 1 т. через каждые 6-8 ч. в день после приема пищи запивая достаточным количеством жидкости.
При выраженной болезненности основную дозу препарата можно повысить 2-3 т. в сутки с минимальным интервалом между приемами в 4-5 ч.
Чтобы достичь наиболее эффективного и достаточно быстрого обезболивающего действия рекомендуется воспользоваться раствором для внутримышечного введения.
Средняя суточная доза составляет 1 ампула 1-2 р. в сутки с минимальным интервалом между инъекциями в 7-8 ч.
Максимальный курс непрерывного лечения не должен превышать более 7-10 дней.
Обезболивающие свечи нужно ставить в анальный (задний) проход по 1 шт. 1-2 р. в сутки, лучше всего утром либо вечером непосредственно перед сном.
При болях в мышцах и суставах рекомендуется использовать мазь либо гель местно нанося его небольшим слоем на пораженные участки тела 2-3 р. в день на протяжении 5-7 дней.
Противопоказания к применению
- возраст до 15 лет;
- язва желудка и двенадцатиперстной кишки;
- болезнь Крона;
- бронхиальная астма;
- желудочно-кишечное кровотечение;
- сахарный диабет;
- диарея (понос);
- острые либо хронические сердечно-сосудистые заболевания (сердечная недостаточность);
- беременность и роды;
- высокое содержание билирубина в крови;
- стоматит;
- почечная либо печеночная недостаточность;
- гемофилия;
- аллергия на аспирин;
- хронические заболевания почек (пиелонефрит, гломерулонефрит);
- цирроз печени;
- энтерит;
- нарушение свертываемости крови.
Побочные действия Кетонала
- желудочно-кишечные расстройства (диарея, тошнота, рвота, запор);
- сухость во рту;
- артериальная гипертензия;
- слабость, вялость, усталость;
- головокружение;
- кишечная колика;
- тахикардия (повышенное сердцебиение);
- повышенная потливость;
- стоматит;
- одышка;
- шум в ушах.
При развитии любого из выше перечисленных побочных действий, рекомендуется временно прекратить дальнейшее использование препарата, а так же, проконсультироваться с врачом!
В данной статье, мы выяснили, от чего помогает Кетонал, а так же, как правильно его нужно принимать.
You have no rights to post comments
Источник
Активное вещество
КЕТОПРОФЕН
Фармакологическое действие
НПВС. Обладает противовоспалительным, анальгезирующим и жаропонижающим действием. Кетопрофен блокирует действие фермента ЦОГ-1 и ЦОГ-2 и, частично, липооксигеназы, что приводит к подавлению синтеза простагландинов (в т.ч. в ЦНС, вероятнее всего, в гипоталамусе).
Стабилизирует in vitro и in vivo липосомальные мембраны, при высоких концентрациях in vitro подавляет синтез брадикинина и лейкотриенов. Кетопрофен не оказывает отрицательного влияния на состояние суставного хряща.
Фармакокинетика
При приеме внутрь кетопрофен быстро абсорбируется из ЖКТ. Биодоступность – 90%. При дозе 100 мг в лекарственной форме с обычным высвобождением Cmах в плазме крови составляет 10.4 мкг/мл и достигается через 1 ч 22 мин.
При в/в ведении кетопрофена средняя плазменная концентрация через 5 мин от начала инфузии и до 4 мин после ее прекращения составляет 26.4±5.4 мкг/мл. Биодоступность составляет 90%.
При однократном в/м введении в дозе 100 мг кетопрофен обнаруживается в плазме крови через 15 мин после начала инъекции, а Cmax (1.3 мкг/мл) достигается через 2 ч. Биодоступность повышается линейно с увеличением дозы.
Плазменный клиренс кетопрофена составляет приблизительно 0. 08 л/кг/ч.
Связывание кетопрофена с белками плазмы крови составляет 99%, в основном с альбуминовой фракцией. Vd составляет 0.1 л/кг. Кетопрофен проникает в синовиальную жидкость и после приема внутрь достигает там концентрации, равной 30% концентрации в плазме крови. При в/в введении 100 мг через 3 ч его концентрация достигает 1.5 мкг/мл, что составляет 50% от концентрации в плазме крови (около 3 мкг/мл). Через 9 ч концентрация в синовиальной жидкости составляет 0.8 мкг/мл, а в плазме крови – 0.3 мкг/мл, что означает, что кетопрофен медленнее проникает в синовиальную жидкость и медленнее выводится из нее. Css кетопрофена в плазме крови определяются даже через 24 ч после его приема. После однократного в/м введения 100 мг кетопрофена препарат обнаруживается в спинномозговой жидкости, как и в сыворотке крови, через 15 мин.
Кетопрофен подвергается интенсивному метаболизму под действием микросомальных ферментов печени. T1/2 составляет менее 2 ч. Кетопрофен связывается с глюкуроновой кислотой и выводится из организма в виде глюкуронида. Активных метаболитов кетопрофена нет. До 80% кетопрофена выводится почками в течение 24 ч, в основном в форме глюкуронида кетопрофена.
Показания
Симптоматическая терапия болевого синдрома, в т.ч. при воспалительных процессах различного происхождения: ревматоидный артрит; серонегативные артриты: анкилозирующий спондилит (болезнь Бехтерева), псориатический артрит, реактивный артрит (синдром Рейтера); подагра, псевдоподагра; дегенеративные заболевания опорно-двигательного аппарата, в т.ч. остеоартроз; слабый, умеренный и выраженный болевой синдром при головной боли, мигрени, тендите, бурсите, миалгии, невралгии, радикулите; посттравматический и послеоперационный болевой синдром, в т.ч. сопровождающийся воспалением и повышением температуры; болевой синдром при онкологических заболеваниях; альгодисменорея.
Режим дозирования
Применяют внутрь, ректально, парентерально.
При приеме внутрь дозу и частоту применения устанавливают индивидуально в зависимости от показаний и используемой лекарственной формы.
Ректально – по 100 мг 1-2 раза/сут.
В/в или в/м разовая доза – 100-200 мг. Частота введения зависит от показаний и клинических симптомов.
Парентеральное введение кетопрофена можно сочетать с применением других лекарственных форм кетопрофена (таблетки, капсулы, ректальные суппозитории). Максимальная доза кетопрофена составляет 200 мг/сут.
Побочное действие
Со стороны системы кроветворения: редко – геморрагическая анемия, гемолитическая анемия, лейкопения; частота неизвестна – агранулоцитоз, тромбоцитопения, нарушение функции костного мозга.
Со стороны иммунной системы: частота неизвестна – анафилактические реакции (включая анафилактический шок).
Со стороны нервной системы: часто – бессонница, депрессия, астения; нечасто – головная боль, головокружение, сонливость; редко – парестезия, спутанность или потеря сознания, периферическая полиневропатия; частота неизвестна – судороги, нарушение вкусовых ощущений, эмоциональная лабильность.
Со стороны органов чувств: редко – нечеткость зрения, шум в ушах, конъюнктивит, сухость слизистой оболочки глаза, боль в глазах, снижение слуха; частота неизвестна – неврит зрительного нерва.
Со стороны сердечно-сосудистой системы: нечасто – тахикардия; частота неизвестна – сердечная недостаточность, повышение АД, вазодилатация.
Со стороны дыхательной системы: редко – обострение бронхиальной астмы, носовые кровотечения, отек гортани; частота неизвестна – бронхоспазм (в особенности, у пациентов с гиперчувствительностью к НПВП), ринит.
Со стороны пищеварительной системы: часто – тошнота, рвота, диспепсия, боль в области живота, НПВП-гастропатия; нечасто – запор, диарея, вздутие живота, гастрит; редко – пептическая язва, стоматит; очень редко – обострение язвенного колита или болезни Крона, десневое, желудочно-кишечное, геморроидальное кровотечение, мелена, перфорация органов ЖКТ; частота неизвестна – желудочно-кишечный дискомфорт, боль в желудке.
Со стороны печени и желчевыводящих путей: редко – гепатит, повышение активности печеночных ферментов в крови, повышение концентрации билирубина в крови.
Со стороны мочевыделительной системы: редко – цистит, уретрит, гематурия; очень редко – острая почечная недостаточность, интерстициальный нефрит, нефротический синдром, аномальные значения показателей функции почек.
Со стороны кожи и подкожных тканей: нечасто – кожная сыпь, кожный зуд; частота неизвестна – фотосенсибилизация, алопеция, крапивница, обострение хронической крапивницы, ангионевротический отек, эритема, буллезная сыпь, включая синдром Стивенса-Джонсона, токсический эпидермальный некролиз, пурпура.
Прочие: нечасто – периферические отеки, усталость; редко – кровохарканье, менометроррагия, одышка, жажда, мышечные подергивания.
Местные реакции: при ректальном применении – ощущение жжения, жидкий стул, раздражение слизистой оболочки прямой кишки.
Противопоказания
Повышенная чувствительность к кетопрофену, а также салицилатам или другим НПВС; полное или неполное сочетание бронхиальной астмы, рецидивирующего полипоза носа и околоносовых пазух и непереносимости ацетилсалициловой кислоты или других НПВС (в т.ч. в анамнезе); язвенная болезнь желудка или двенадцатиперстной кишки в фазе обострения; язвенный колит, болезнь Крона; гемофилия и другие нарушения свертываемости крови; тяжелая печеночная недостаточность; тяжелая почечная недостаточность (КК менее 30 мл/мин), подтвержденная гиперкалиемия, прогрессирующие заболевания почек; декомпенсированная сердечная недостаточность; послеоперационный период после аортокоронарного шунтирования; желудочно-кишечные, цереброваскулярные и другие кровотечения (или подозрение на кровотечение); хроническая диспепсия; III триместр беременности; период грудного вскармливания; детский возраст до 15 лет; для ректального применения – воспалительные заболевания прямой кишки и/или кровотечения из прямой кишки.
С осторожностью
Язвенная болезнь в анамнезе, наличие инфекции Helicobacter pylori; бронхиальная астма в анамнезе; клинически выраженные сердечно-сосудистые, цереброваскулярные заболевания и заболевания периферических артерий; дислипидемия; умеренная печеночная недостаточность, гипербилирубинемия, алкогольный цирроз печени; хроническая почечная недостаточность (КК 30-60 мл/мин); хроническая сердечная недостаточность (II-IV ФК по классификации NYHA); артериальная гипертензия; заболевания крови; дегидратация; сахарный диабет; курение; пожилой возраст; длительное применение НПВС, одновременный прием антикоагулянтов (в т.ч. варфарина), антиагрегантов (в т.ч. клопидогрела), пероральных ГКС (в т.ч. преднизолона), селективных ингибиторов обратного захвата серотонина (в т.ч. флуоксетина, пароксетина, циталопрама, сертралина).
Применение при беременности и кормлении грудью
Противопоказано применение в III триместре беременности. Применение в I и II триместрах беременности возможно только в случае, когда ожидаемая польза терапии для матери превосходит имеющийся риск для плода. В таком случае кетопрофен следует применять в минимальной эффективной дозу максимально коротким курсом.
Противопоказано применение в период грудного вскармливания.
Применение кетопрофена может влиять на женскую фертильность, поэтому пациенткам с бесплодием (в т.ч. проходящим обследование) применение не рекомендуется.
Особые указания
При длительном применении НПВС необходимо периодически оценивать клинический анализ крови, а также контролировать функцию почек и печени, особенно у пациентов пожилого возраста (старше 65 лет), проводить анализ кала на скрытую кровь. Необходимо соблюдать осторожность и чаще контролировать АД при применении кетопрофена для лечения пациентов, страдающих артериальной гипертензией, сердечно-сосудистыми заболеваниями, которые приводят к задержке жидкости в организме.
При возникновении нарушений со стороны органа зрения лечение следует незамедлительно прекратить.
Как и другие НПВС, кетопрофен может маскировать симптомы инфекционно-воспалительных заболеваний. В случае обнаружения признаков инфекции или ухудшения самочувствия на фоне применения препарата пациенту необходимо незамедлительно обратиться к врачу.
При наличии в анамнезе противопоказаний со стороны ЖКТ (кровотечения, перфорация, язвенная болезнь), в случае проведения длительной терапии и применения кетопрофена в высоких дозах пациент должен находиться под тщательным наблюдением врача.
Из-за важной роли простагландинов в поддержании почечного кровотока следует проявлять особую осторожность при применении кетопрофена у пациентов с сердечной или почечной недостаточностью, а также при лечении пожилых пациентов, принимающих диуретики, и пациентов, у которых по какой-либо причине наблюдается снижение ОЦК (например, после хирургического вмешательства).
Влияние на способность к управлению транспортными средствами и механизмами
В период лечения могут возникать сонливость, головокружение или другие неприятные ощущения со стороны нервной системы, включая нарушение зрения. При применени кетопрофена пациенты должны соблюдать осторожность при управлении транспортными средствами и занятиях другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие
Не рекомендовано совместное применение кетопрофена с другими НПВС (включая селективные ингибиторы ЦОГ-2 и салицилаты в высоких дозах) вследствие повышения риска желудочно-кишечных кровотечений и изъязвления слизистой оболочки ЖКТ.
Одновременное применение с антикоагулянтами (гепарин, варфарин), антиагрегантами (тиклопидин, клопидогрел) повышает риск развития кровотечений. Если применение такой комбинации неизбежно, следует тщательно контролировать состояние пациента.
При одновременном применении с препаратами лития возможно повышение концентрации лития в плазме крови вплоть до токсических значений. Следует тщательно контролировать концентрацию лития в плазме крови и своевременно корректировать дозу препаратов лития во время и после применения НПВП.
Кетопрофен повышает гематологическую токсичность метотрексата, особенно при его применении в высоких дозах (более 15 мг/нед.). Интервал времени между прекращением или началом терапии кетопрофеном и приемом метотрексата должен составлять не менее 12 ч.
На фоне терапии кетопрофеном пациенты, принимающие диуретики, особенно при развитии дегидратации, имеют более высокий риск развития почечной недостаточности вследствие снижения почечного кровотока, вызванного ингибированием синтеза простагландинов. Перед началом применения кетопрофена у таких пациентов следует провести регидратационные мероприятия. После начала лечения необходимо контролировать функцию почек.
Совместное применение кетопрофена с ингибиторами АПФ и антагонистами рецепторов ангиотензина II (АРА II) у пациентов с нарушениями функции почек (при дегидратации, у пациентов пожилого возраста) может привести к усугублению нарушения функции почек, в т.ч к развитию острой почечной недостаточности.
В течение первых недель одновременного применения кетопрофена и метотрексата в дозе, не превышающей 15 мг/нед., следует еженедельно контролировать анализ крови. У пациентов пожилого возраста или при возникновении каких-либо признаков нарушения функции почек следует выполнять исследование чаще.
Кетопрофен может ослаблять гипотензивное действие антигипертензивных лекарственных средств (бета-адреноблокаторов, ингибиторов АПФ, диуретиков).
Одновременное применение кетопрофена с селективными ингибиторами обратного захвата серотонина (СИОЗС) повышает риск развития желудочно-кишечных кровотечений.
Одновременное применение с тромболитиками повышает риск развития кровотечения.
Одновременное применение кетопрофена с солями калия, калийсберегающими диуретиками, ингибиторами АПФ, АРА II, НПВС, низкомолекулярными гепаринами, циклоспорином, такролимусом и триметопримом повышает риск развития гиперкалиемии.
При одновременном применении с циклоспорином, такролимусом возможен риск развития аддитивного нефротоксического действия, особенно у пациентов пожилого возраста.
Одновременное применение нескольких антиагрегантных препаратов (тирофибан, эптифибатид, абциксимаб, илопрост) повышает риск развития кровотечения.
Кетопрофен повышает концентрацию в плазме крови сердечных гликозидов, блокаторов медленных кальциевых каналов, циклоспорина, метотрексата и дигоксина.
Совместное применение кетопрофена с ГКС, этанолом повышает риск развития нежелательных явлений со стороны ЖКТ.
Кетопрофен может усиливать действие пероральных гипогликемических и некоторых противосудорожных препаратов (фенитоина).
Одновременное применение с пробенецидом значительно снижает клиренс кетопрофена в плазме крови.
НПВС могут уменьшать эффективность мифепристона. Прием НПВС следует начинать не ранее чем через 8-12 дней после отмены мифепристона.
Кетопрофен фармацевтически несовместим с раствором трамадола из-за выпадения осадка.
Источник
В статье рассматриваются средства, обезболивающие при отите.
Болевой синдром является тревожным симптомом, указывающим на наличие патологических процессов в организме человека. На фоне отита боль локализуется в пораженном ухе и способна иррадиировать в зубы, висок, шею или плечо. При этом боли при отите свойственно нарастать и прогрессировать в зависимости от стадии развития болезни.

Пиком заболевания считается стадия образования гноя, так как накопившаяся в ухе жидкость начинает значительно сдавливать барабанную перепонку, что может привести к ее перфорации. Подобное состояние сопровождается различными симптомами, включая ухудшение слухового восприятия, заложенность в ухе и повышение температуры тела. Ушная, головная, а также боль в горле на фоне отита может стать невыносимой до такой степени, что человек готов принять любой препарат, чтобы избавиться от неприятных ощущений. Рассмотрим наиболее популярные обезболивающие при отите средства.
НПВП: описание и свойства
В современной медицинской практике наиболее популярны препараты из разряда нестероидных противовоспалительных средств. Данные лекарственные препараты не вызывают привыкания и относительно безопасны как для взрослых, так и для детей. Кроме того, НПВП доступны по цене. Механизм действия у всех препаратов этой группы примерно одинаков. НПВП ингибируют медиаторы воспаления, тем самым снимая отечность, жар и застой крови в воспалительном очаге. Болевые импульсы в мозг в данном случае блокируются и перестают достигать места назначения. Помимо прочего, НПВП пагубно влияют на выработку простагландинов, которые повышают проводимость импульсов. Это позволяет быстро обезболить отит.
Наиболее эффективные анальгетики
К нестероидным противовоспалительным средствам относится более 50 препаратов. Их главным отличием друг от друга является скорость и выраженность противовоспалительного и обезболивающего действия. Наиболее эффективными анальгетиками считаются следующие:
- “Анальгин”.
- “Кеторолак”.
- “Парацетамол”.
- “Пропифеназон”.
Недостатки
Основным недостатком всех обезболивающих при отите у взрослых из группы НПВП является появление нежелательных реакций после их длительного применения в повышенных дозировках. Чаще всего встречаются жалобы на появление язв в желудочно-кишечном тракте. Простагландины осуществляют разные функции в организме человека, в том числе провоцируют производство защитной слизи в желудке. Препараты из разряда НПВП останавливают выработку простагландинов, что приводит к истончению слизистого слоя и провоцирует повреждение желудочных стенок соляной кислотой. Кроме того, НПВП негативно воздействуют на печень и почки.
Капли
Наиболее эффективным считается обезболивание посредством ушных капель. Препараты в виде капель удобны в применении и оказывают быстрый положительный эффект. Однако назначение данных препаратов должно происходить лечащим врачом.

Следует помнить, что использование обезболивающих капель при отите допустимо только в том случае, если барабанная перепонка не разорвана. В противном случае не только не последует положительного результата, но использование капель может спровоцировать ухудшение состояния. Последствием такой терапии может стать поражение волосковых клеток в ухе, а также слухового нерва и рецептора. Такие осложнения способны значительно снизить слуховое восприятие или привести к полной глухоте. Это происходит в результате ототоксичного воздействия капель на организм. Перфорацию барабанной перепонки можно диагностировать только в ходе исследования уха отоларингологом. Этот же специалист назначит препараты, обезболивающие при отите.
Названия капель
Взрослым наиболее часто специалисты назначают следующие ушные капли при лечении отита:
- «Отипакс». В состав препарата включен феназон, представляющий собой вещество с обезболивающим эффектом, которое купирует болевой синдром. Кроме того, в препарате находится лидокаин, который также оказывает выраженное обезболивающее действие и снижает чувствительность нервных окончаний. «Отипакс» считается условно безопасным и может назначаться женщинам во время беременности и новорожденным детям. Взрослым пациентам назначается закапывание 3-4 капель в каждый слуховой ход трижды в день. При лечении детей закапывание производится утром и вечером.
- «Отизол». Эффективность препарата обеспечивается наличием в его составе таких обезболивающих веществ, как фенилэфрин и бензокаин. Препарат сужает сосуды и снимает отечность. «Отизол» можно назначать детям с полугодовалого возраста. В этом случае закапывается по одной капле в каждое ухо.
- «Анауран». Данные обезболивающие капли в уши при отите обладают выраженным противомикробным и обезболивающим эффектом. В состав препарата входит неомицин и лидокаин. Не следует забывать о том, что «Анауран» плохо сочетается с некоторыми видами антибиотиков, а именно стрептомицином и гентамицином.

Как их применять правильно? Прежде чем использовать обезболивающие ушные капли при отите, их необходимо немного прогреть, так как при закапывании в холодном виде препарат может вызвать головокружение и другие некомфортные ощущения. Чтобы согреть капли, достаточно подержать флакон с препаратом в руке некоторое время. После процедуры закапывания ухо закрывается ватой примерно на 10 минут.
Популярные НПВП
Когда человек сталкивается с интенсивным болевым синдромом, особенно локализованным в области уха, он может забыть о том, что обычные обезболивающие препараты также способны снять воспалительный процесс и боль.

Самыми популярными НПВП, наиболее часто назначаемыми отоларингологами, считаются:
- «Парацетамол». Препарат эффективно снимает болевой синдром. Активный компонент быстро всасывается из кишечника, попадая в кровоток. Препарат подавляет простагландины. Формы выпуска «Парацетамола» очень разнообразны, от таблеток и суппозиториев до сиропа и раствора для инъекционного введения. Очень важно соблюдать предписанные дозировки, так как передозировка способна вызвать серьезные нарушения во всем организме.
- «Ибуклин». В состав препарата помимо парацетамола включен ибупрофен. Препарат эффективно справляется с болевым синдромом в ухе и горле, а также устраняет ломоту в суставах и высокую температуру.
Многие родители высказывают опасения по поводу того, можно ли применять НПВП в детском возрасте. Однако подобные опасения беспочвенны. В дозированных количествах и выпущенной для детей форме сиропа парацетамол и ибупрофен безопасны даже для самых маленьких детей, которым исполнилось три месяца. Суспензии сладкие на вкус, поэтому трудностей при приеме не возникает.
Еще какие обезболивающие при отите препараты применяют?
Борная кислота
Данное средство используется для обезболивания отита уже очень давно. Борная кислота оказывает антисептическое и обезболивающее действие. Действие вещества зачастую сравнивается с таким антибиотиком, как ципрофлоксацин. Кислота обладает свойством накапливаться, при этом медленно выводясь из организма.
Лечение детей борной кислотой требует повышенной осторожности. Борный спирт закапывается в каждый слуховой ход по 3-4 капли. Предварительно ухо очищается посредством ватного тампона с перекисью водорода. Оптимальным вариантом считается оставить борную кислоту в ухе на ночь.
Противопоказана борная кислота при повреждении барабанной перепонки, а также при травмах и ссадинах слухового хода. Перед применением борной кислоты необходимо получить консультацию специалиста. Многие отоларингологи считают данное средство устаревшим и назначают более современные препараты для снятия боли и воспаления в ухе.
Как обезболить ухо при отите, интересно многим.
Другие способы обезболивания
Многие родители сталкивались с ситуацией, когда ребенок просыпается ночью и жалуется на сильную боль в ухе. Врач в такой ситуации может помочь только утром, а дома нет необходимых обезболивающих средств. Помочь в данном случае могут методы народной медицины.
Компрессы с согревающим эффектом. Делаются с помощью марлевой салфетки, в которой вырезается отверстие для уха. Салфетка смачивается в растворе спирта и воды из расчета 1:1, после чего прикладывается к больному уху. Сверху можно положить слой ваты и обмотать ухо шарфом. Продолжительность компресса составляет два часа. Для компресса можно также использовать обычную грелку и прогретую на сковородке соль или крупу, завернутую в полотенце.

Среди взрослых большой популярностью пользуются препараты на основе камфоры. Детям их применять не рекомендуется, так как они обладают определенной степенью токсичности.
Вообще препараты, обезболивающие при отите, для детей должны подбираться с большой осторожностью.
Растения в помощь
Кроме компрессов в детском возрасте применяются следующие растения:
- Календула в виде настойки. Ватные тампоны смачиваются в настойке и вставляются в ушной проход. Растение обладает антибактериальными свойствами. Оно снимает боль и воспаление, возникшие на фоне отита.
- Герань. Эфирные масла, содержащиеся в листьях растения, оказывают обезболивающее действие. Можно вставить в ухо как часть целого листа, так и кашицу из растения, нанесенную на компресс.
- Алоэ. Чтобы достичь обезболивающего эффекта, следует отрезать листья и подержать их в холодильнике на протяжении суток. Затем добывается сок растения, который закапывается в больное ухо.

Заключение
Не следует заниматься самолечением при отите. Важно получить консультацию специалиста, так как гнойный вариант патологии в запущенных случаях способен привести к сепсису и воспалению головного мозга. Важным моментом также является то, что не всегда допускается прогревание пораженного отитом уха. Иногда это может спровоцировать ухудшение состояния и переход обычного отита в гнойный вариант. Поэтому прежде чем достать с антресолей синюю бабушкину лампу для прогревания уха, необходимо получить консультацию специалиста и исключить осложнения.
Источник
